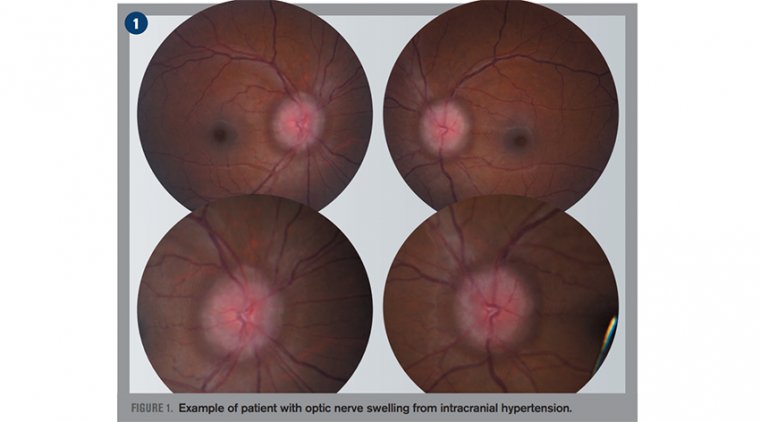
Папилледема представляет собой отек диска зрительного нерва в месте его входа в задний отдел глаза, обусловленный повышением внутричерепного давления. Цереброспинальная жидкость постоянно продуцируется и реабсорбируется, поддерживая уровень внутричерепного давления, достаточный для защиты головного мозга при тупой травме.
Дифференциальная диагностика отека зрительного нерва зависит от того, является ли отек односторонним или двусторонним, а также от сохранности или нарушений зрительных функций. У пациентов с односторонним отеком зрительного нерва и нормальными зрительными функциями наиболее вероятным диагнозом являются друзы диска зрительного нерва. При нарушениях зрительных функций наиболее вероятны демиелинизирующий оптический неврит или неартериитная передняя ишемическая оптическая нейропатия. У пациентов с двусторонним отеком дисков зрительных нервов и нормальными зрительными функциями наиболее вероятен диагноз папилледемы, что требует проведения нейровизуализации с последующей люмбальной пункцией. Однако если зрительные функции нарушены, наиболее вероятными причинами являются двусторонний демиелинизирующий оптический неврит, оптикомиелит (расстройство спектра нейромиелита зрительного нерва) и анти-MOG-ассоциированный оптический неврит: таким пациентам требуется МРТ орбит с контрастным усилением.
Отек зрительного нерва может быть пугающей находкой в первичном офтальмологическом кабинете. Диагностика основывается на клинических данных, однако важность тщательного сбора анамнеза невозможно переоценить.
Офтальмологический анамнез
При сборе анамнеза следует задать ряд важных вопросов для выяснения этиологии отека зрительного нерва. Клиницисту следует начать с выяснения, является ли проблема односторонней или двусторонней. Двусторонний отек зрительного нерва требует неотложной медицинской помощи. Скорость onset и степень потери зрения, а также сопутствующие симптомы являются важными подсказками. Быстрое начало характерно для ишемической оптической нейропатии, воспалительных и травматических причин, а также оптического неврита. Постепенное начало более типично для компрессионных, наследственных, токсических и алиментарных причин. Другой важный симптом — боль при движениях глазных яблок; ее наличие является ключевым дифференциальным признаком оптического неврита.
Общий анамнез
Детальный сбор сведений об общем состоянии здоровья имеет важное значение. Критически важно понимать наличие сахарного диабета, артериальной гипертензии, гиперхолестеринемии, а также сведений о лечении или наличии злокачественных новообразований или аутоиммунных заболеваний для оценки потенциальных рисков, связанных с отеком зрительного нерва. Принимаемые ранее и в настоящее время лекарственные препараты могут быть ключом к диагнозу, поскольку многие из них могут оказывать прямое или косвенное токсическое действие на зрительный нерв. К таким препаратам относятся тетрациклин, циклоспорин, метотрексат, этамбутол, амиодарон, алкоголь и табак, и это лишь некоторые из них. Наконец, оценка общего состояния здоровья пациента, включая вес, пищевые привычки и социальную активность (употребление алкоголя, курение, прием наркотиков), поможет составить общую картину здоровья, учитывая, что токсические и алиментарные причины входят в дифференциально-диагностическую парадигму.
Клиническое обследование
Клинический осмотр глаз является вторым этапом процесса. При любом заболевании зрительного нерва специалистам следует обращать пристальное внимание на несколько элементов осмотра. Важные элементы включают: субъективную и объективную остроту зрения, исследование зрачков, экстраокулярных мышц, цветоощущения, контрастной чувствительности, поля зрения, осмотр переднего и заднего сегментов, осмотр зрительного нерва. Острота зрения может быть нормальной или сниженной; субъективно пациент может жаловаться на нечеткость букв или тени вокруг букв и общее снижение четкости. Зрачковое тестирование чрезвычайно важно для оценки заболевания зрительного нерва. Относительный афферентный зрачковый дефект может быть выявлен при проведении теста с покачивающимся фонариком в темной комнате для оценки полной амплитуды зрачковой реакции.
Тестирование цветоощущения и цветового насыщения может проводиться с использованием таблиц Ишихары и флакона с красной крышкой. Дисхроматопсия является чувствительным индикатором заболевания зрительного нерва. При осмотре глазного дна с расширенным зрачком следует искать признаки наличия клеток в передней камере и стекловидном теле. Это будет указывать на то, что отек диска вторичен по отношению к увеальному процессу. При оценке зрительного нерва стереоскопическое исследование диска позволяет получить качество и детализацию, необходимые для определения отека диска. Зрительный нерв будет выглядеть приподнятым и гиперемированным с размытыми границами, где перипапиллярные сосуды теряются при выходе из диска. Важно оценить спонтанную венозную пульсацию (присутствует у 20% здорового населения); при наличии отека она не будет видна. Другим клиническим признаком, на который следует обратить внимание, является сморщивание или складки сетчатки в височной части диска (линии Патона). При подозрении на отек зрительного нерва стандартным методом градации отека диска при офтальмоскопии является модифицированная шкала Фризена. Это порядковая шкала с субъективной оценкой и степенями от 0 (нет отека) до 5 (тяжелая степень отека) с характерными находками для каждой степени.
Дополнительные исследования, имеющие решающее значение для точной диагностики отека зрительного нерва, включают периметрию (исследование полей зрения) и оптическую когерентную томографию. Периметрия может быть конфронтационной, кинетической (Гольдманн) или автоматической статической (Хамфри). Дефекты поля зрения имеют несколько паттернов: центральные, дугообразные, альтитудинальные и генерализованные. Конкретные паттерны могут помочь клиницисту соотнести их с конкретными диагнозами. Оптическая когерентная томография использует свет для получения изображений на микроуровне и является объективной неинвазивной альтернативой для анализа головки зрительного нерва и количественной оценки состояния слоя нервных волокон сетчатки. Высота слоя нервных волокон сравнивается с возрастными нормативными значениями, что помогает подтвердить результаты офтальмоскопии по шкале Фризена.
Двусторонний отек зрительного нерва
Папилледема — это приобретенный двусторонний отек зрительного нерва вследствие повышенного внутричерепного давления, вызванного увеличением объема цереброспинальной жидкости, что имеет специфические этиологические последствия. Папилледема является истинным офтальмологическим неотложным состоянием, поскольку она может возникать из-за объемных структурных поражений, таких как крупные опухоли, гидроцефалия, сосудистые аномалии, тромбоз церебральных венозных синусов и артериовенозные фистулы. Ввиду этих патологий необходимо начинать процесс нейровизуализации, включая магнитно-резонансную томографию (МРТ) с контрастированием головного мозга, орбит и зрительного нерва, а также магнитно-резонансную венографию головного мозга. Показана консультация нейроофтальмолога для оценки результатов нейровизуализации и ведения пациента. Если нейровизуализация не выявила патологии, необходимо провести люмбальную пункцию для измерения давления открывания, а также биохимического, микробиологического и цитологического исследования цереброспинальной жидкости. Отмечено, что папилледема в педиатрической популяции может быть связана, в том числе, с синдромом Гийена-Барре, spina bifida, гидроцефалией, травмой/субдуральной гематомой и менингитом.
После исключения потенциально угрожающих жизни состояний и получения нормального состава цереброспинальной жидкости определяется, повышено ли давление открывания при люмбальной пункции (>20 см вод. ст.). Также важно отметить, что модифицированные критерии Денди еще не выполнены. Эти диагностические критерии требуют исключения других потенциальных причин; идиопатическая внутричерепная гипертензия является диагнозом исключения после того, как все другие возможные причины будут отвергнуты. Наиболее распространенными симптомами являются головная боль (у более чем 90% пациентов), а также пульсирующий тиннитус, фотопсии и ретробульбарная боль. Терапией первой линии при идиопатической внутричерепной гипертензии должно быть снижение веса и наблюдение у нейроофтальмолога для снижения давления цереброспинальной жидкости с помощью перорального ингибитора карбоангидразы, такого как ацетазоламид, в сочетании с низкосолевой диетой, как описано в исследовании IIHTT. У пациентов с внезапной и тяжелой папилледемой, которые могут быть подвержены риску необратимой потери зрения, может потребоваться срочное хирургическое вмешательство, такое как фенестрация оболочки зрительного нерва и шунтирование цереброспинальной жидкости. Ключевым моментом является исключение псевдопапилледемы — доброкачественного приподнятия диска зрительного нерва с фоновым аномальным состоянием. К таким аномалиям относятся друзы диска зрительного нерва, врожденные тесные диски и неправильно вставленные диски. Друзы диска зрительного нерва являются наиболее частой причиной, составляя 75% клинически диагностируемых аномалий диска. Склеральный канал и диск зрительного нерва у глаз с друзами значительно меньше среднего, что создает вид приподнятости. Оптическая когерентная томография может помочь отличить друзы диска от отека. При отеке диск имеет гладкий внутренний контур и демонстрирует V-образное гипорефлективное пространство между сенсорной сетчаткой и пигментным эпителием сетчатки, в отличие от бугристого вида при друзах диска. Врожденные тесные диски являются результатом прохождения нормального количества аксонов сетчатки через малое заднее склеральное отверстие, что приводит к появлению плотно упакованной головки зрительного нерва по мере выхода аксонов из глазного яблока. Неправильно вставленный диск обусловлен косым вхождением нерва в глазное яблоко; преимущественно носовая часть приподнята, а височная часть опущена, что создает вид отека.
Односторонний отек зрительного нерва
Односторонний отек зрительного нерва может быть вызван различными патогенетическими процессами, включая демиелинизирующие, сосудистые, компрессионные, воспалительные, инфекционные, инфильтративные, токсические, алиментарные и наследственные причины. Демиелинизирующий оптический неврит: анамнез внезапной потери зрения на один глаз и боли, связанной с движением глаза, предшествующие неврологические симптомы, такие как парестезии, слабость в конечностях, атаксия, хронические парестезии рук и ухудшение зрения после повышения температуры тела (например, после физических упражнений или горячего душа) (феномен Утхоффа) встречаются очень часто. В 90% случаев оптический неврит регрессирует в течение нескольких недель до почти нормальной остроты зрения. МРТ головного мозга необходима для выявления очагов поражения белого вещества для подтверждения диагноза. Артериитная ишемическая оптическая нейропатия: наличие предшествующей транзиторной потери зрения, диплопии, височной боли, перемежающейся хромоты челюсти, усталости, потери веса и миалгий сильно указывает на артериитную ишемическую оптическую нейропатию вследствие гигантоклеточного артериита. Гигантоклеточный артериит является причиной только 6% случаев ишемической оптической нейропатии, но он зрительно разрушителен; быстрая диагностика позволяет начать лечение и предотвратить потерю зрения на парном глазу. Другие причины включают узелковый периартериит, гранулематоз Вегенера и заболевания соединительной ткани. Неартериитная передняя ишемическая оптическая нейропатия обычно менее серьезна и является наиболее частой причиной одностороннего отека зрительного нерва у лиц старше 50 лет. Обычно связана с нарушением кровообращения в зрительном нерве и ассоциирована с сахарным диабетом, глаукомой, гиперхолестеринемией и приемом лекарств. Компрессионные поражения: поражения орбиты и, реже, зрительного канала могут привести к повреждению зрительного нерва; потеря зрения обычно постепенная и прогрессирующая. Общие причины включают глиому зрительного нерва, менингиому, лимфангиомы, аденомы гипофиза, краниофарингиомы и эндокринную офтальмопатию Грейвса. МРТ и КТ головного мозга и орбит имеют решающее значение для диагностики. Воспалительные заболевания: различные системные аутоиммунные расстройства могут вызывать отек зрительного нерва. К ним относятся саркоидоз, болезнь Бехчета, системная красная волчанка, синдром Шегрена, гранулематоз Вегенера и сифилис. Лабораторные исследования для каждого диагноза должны быть включены в обследование этих пациентов. Инфильтративные процессы: зрительный нерв может быть инфильтрирован вторичными опухолями и злокачественными новообразованиями, включая метастазы, карциномы, лейкемию, лимфому и множественную миелому. Пациенты с онкологическим анамнезом и приобретенным отеком зрительного нерва должны рассматриваться как имеющие злокачественное новообразование, пока не доказано обратное. Нейровизуализация должна быть назначена для установления правильного диагноза. Инфекционные причины: бактериальные, вирусные и грибковые инфекции могут привести к заболеванию зрительного нерва и отеку. Наиболее частыми причинами являются токсоплазмоз, бартонеллез (болезнь кошачьей царапины) и болезнь Лайма. Лабораторное тестирование и тщательный анамнез важны для выделения возбудителя. Алиментарные/токсические причины: различные лекарственные средства, токсины и алиментарные дефициты могут привести к заболеванию зрительного нерва. Обычно они имитируют и вызывают вторичную идиопатическую внутричерепную гипертензию. К ним относятся тетрациклины, витамин А, амиодарон и литий. Наследственные причины: наследственной оптической нейропатией, при которой диски выглядят отечными, является наследственная оптическая нейропатия Лебера, которая обычно возникает в возрасте от 15 до 35 лет. Генетическое тестирование и консультирование должны рассматриваться, если эта причина оптической нейропатии подозревается.