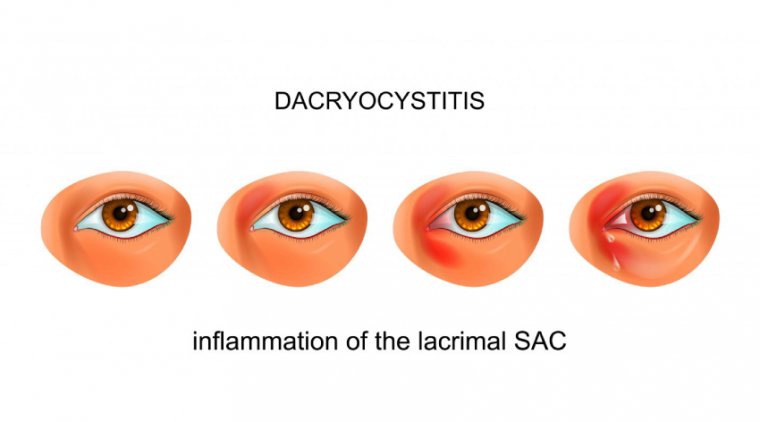
Дакриоцистит представляет собой инфекционно-воспалительное заболевание слезного мешка, локализованного у внутреннего угла глаза в проекции носослезного протока. Физиологическая функция слезного мешка заключается в аккумуляции и эвакуации слезной жидкости в полость носа. Обструкция слезоотводящих путей создает условия для бактериальной колонизации и развития воспаления. Патология диагностируется во всех возрастных группах с повышенной частотой встречаемости у младенцев и пациентов пожилого возраста.
Этиологические Факторы Дакриоцистита
К числу распространенных причин развития дакриоцистита относятся:
Обструкция носослезного протока: Наиболее частая этиологическая причина, обусловленная врожденными анатомическими дефектами либо приобретенными состояниями (травма, воспаление).
Бактериальная инфекция: Возникает на фоне недостаточной гигиены периокулярной области или контакта с контаминированной водой/воздухом.
Вирусная инфекция: Вирусы Herpes simplex, аденовирусы и Varicella-zoster способны индуцировать воспалительный процесс в слезном мешке.
Грибковая инфекция: Возбудители аспергиллеза и кандидоза, особенно у иммунокомпрометированных пациентов, могут вызывать дакриоцистит.
Аллергические реакции: Аллергическое воспаление слезоотводящих путей приводит к стенозу и обструкции.
Новообразования: Опухоли носовой полости или слезного мешка механически препятствуют оттоку слезы.
Лучевая терапия: Радиационное повреждение структур слезоотводящей системы при лечении онкологических заболеваний.
Инволюционные изменения: Возрастное сужение и снижение эффективности дренажной функции слезных путей повышает восприимчивость к дакриоциститу.
Клиническая Картина Дакриоцистита
Симптоматика дакриоцистита варьирует индивидуально. Типичные признаки включают гиперемию, отек и болезненность в проекции внутреннего угла глаза. Характерно наличие отделяемого (прозрачного или желтого, иногда с запахом), эпифора (слезотечение), затуманивание зрения и лихорадка.
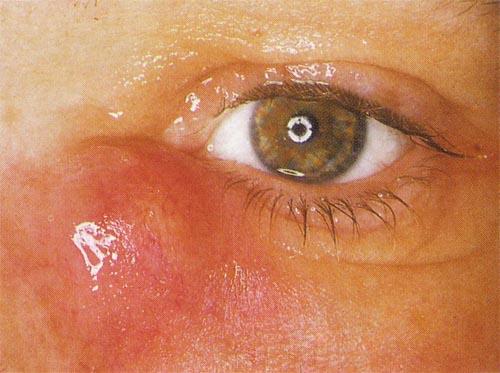
Лечение Дакриоцистита
Терапия дакриоцистита базируется на применении антибиотиков для эрадикации инфекции. Доступные методы лечения включают:
Теплые компрессы: Аппликация теплых компрессов на пораженную область уменьшает воспаление и болевой синдром.
Антибактериальная терапия: Системные (пероральные) или местные антибиотики, выбор которых зависит от идентифицированного возбудителя.
Зондирование и ирригация носослезного протока: Процедура введения тонкого гибкого зонда в слезный канал для устранения обструкции и вымывания детрита/инфекта.
Дакриоцисториностомия (ДКР): Хирургическое формирование нового пути оттока слезы в обход обтурированного носослезного протока. Выполняется разрез в параназальной области с созданием соустья между слезным мешком и носовой полостью.
Эндоскопическая дакриоцисториностомия (эндо-ДКР): Малоинвазивная операция с использованием эндоскопа для визуализации и доступа к слезному каналу, формирующая аналогичное соустье через меньший разрез.
Выбор терапевтической стратегии определяется тяжестью состояния, причиной обструкции и общим состоянием здоровья пациента. Своевременное обращение за медицинской помощью необходимо для предотвращения серьезных осложнений, включая орбитальный целлюлит.
Сроки Восстановления и Осложнения Дакриоцистита
При адекватном лечении большинство пациентов выздоравливают в течение нескольких недель. Отсутствие терапии ведет к распространению инфекции с развитием целлюлита или абсцесса орбиты. В редких случаях возможна потеря зрения.
Рецидивы Дакриоцистита
Заболевание рецидивирует после лечения, особенно при неустраненной первопричине обструкции. Выполнение врачебных рекомендаций по профилактике, включая регулярные офтальмологические осмотры и терапию фоновых состояний, снижает риск повторных эпизодов.
Резюме
Дакриоцистит — относительно распространенная патология, способная вызывать дискомфорт и потенциально серьезные осложнения. Ранняя диагностика и терапия являются ключевыми факторами профилактики осложнений и ускорения выздоровления. При правильном лечении большинство пациентов полностью восстанавливаются без отдаленных последствий.