В офтальмологии лазерные технологии применяются во многих фундаментальных и клинических дисциплинах, играя важную роль в развитии специальности. Технологический прогресс позволил повысить хирургическую безопасность, эффективность, скорость и универсальность лазерного воздействия, особенно в рефракционной хирургии роговицы. Благодаря растущему числу успешных офтальмологических применений ожидается дальнейшее развитие лазерных технологий в этой области.
Принцип работы эксимерного лазера
Эксимерный лазер основан на комбинации двух газов: инертного газа и галогена. В нормальном низкоэнергетическом состоянии оба газа стабильны. При подаче высоковольтного электрического разряда в лазерную камеру, содержащую эти газы, они образуют соединение в возбужденном высокоэнергетическом состоянии. Термин «эксимер» происходит от сокращения «excited dimer» (возбужденный димер). При диссоциации этого высокоэнергетического соединения высвобождается фотон с энергией, соответствующей энергии связи молекулы инертный газ-галоген. Длина волны световой энергии усиливается в лазерной системе, в результате чего генерируется дискретный высокоэнергетический импульс.
Конкретная длина волны эксимерного лазера зависит от состава газов. В клинической практике используются системы на основе аргона и фтора. Аргон-фторовые эксимерные лазеры излучают энергию на длине волны 193 нм (диапазон УФ-С). Для сравнения: криптон-фторидный эксимерный лазер, применявшийся в ранних лабораторных исследованиях, излучает на длине волны 248 нм. Энергия лазера на 193 нм хорошо поглощается белками, гликозаминогликанами и нуклеиновыми кислотами роговицы благодаря достаточной энергии фотонов (6,4 эВ) и прецизионности (проникновение только в поверхностный слой — 0,3 мкм). Глубина абляции ткани положительно коррелирует с логарифмом плотности лазерной энергии; 1 Дж/см² энергии позволяет аблировать примерно 1 мкм роговичной ткани. Поскольку фотон на 193 нм обладает более высокой энергией, чем прочность молекулярных связей этих соединений, поглощение лазерной энергии приводит к разрыву связей. Образовавшиеся молекулярные фрагменты выбрасываются с поверхности роговицы на сверхзвуковой скорости.
Цель процедуры — изменение формы роговицы таким образом, чтобы световые лучи, попадающие в глаз, четко фокусировались на сетчатке. Важно понимать, что эксимерный лазер не режет ткань, как скальпель, а аблирует (удаляет) ткань с поверхности роговицы. Аблированный материал выглядит как выходящий шлейф, анализ которого показал наличие различных высокомолекулярных углеводородов. Существует обеспокоенность по поводу потенциального мутагенного или канцерогенного действия любого лазерного излучения, особенно в ультрафиолетовом спектре.
Эксимерные лазеры стали инструментом, обеспечившим взрывной рост процедур лазерной коррекции зрения в 1990-х годах. Согласно данным Refractive Surgery Council, количество операций лазерной коррекции зрения увеличилось на 48% в годовом исчислении с третьего квартала 2020 г. по третий квартал 2021 г., причем подавляющее большинство процедур было выполнено с использованием эксимерного лазера. Учитывая его ключевую роль в коррекции зрения, офтальмологическим специалистам необходимо понимать технологию и уметь представлять ее пациентам.
Историческая справка. Технология эксимерного лазера была разработана компанией IBM в 1976 году и широко использовалась при создании компьютерных микрочипов. В офтальмологии эксимерный лазер впервые был применен клинически в 1985 году. В 1988 году доктор Маргерит Макдональд подтвердила теоретическую основу фоторефракционной кератэктомии (ФРК) в серии экспериментов на животных, что привело к первому успешному применению на нормально видящем глазе в мае 1988 года.
Как объясняет Брайан С. Боксер Ваклер, доктор медицины, в публикации All About Vision, эксимерный лазер относится к «холодным» лазерам, что отличает его от других лазеров, используемых в офтальмологии (например, аргонового лазера, иттрий-алюминиевого гранатового лазера, известного как YAG-лазер, и фемтосекундного лазера). Он излучает холодный ультрафиолетовый луч определенной длины волны для точного удаления роговичной ткани. При соответствующем изменении формы поверхности роговицы световые лучи правильно фокусируются на сетчатке, обеспечивая четкое зрение.
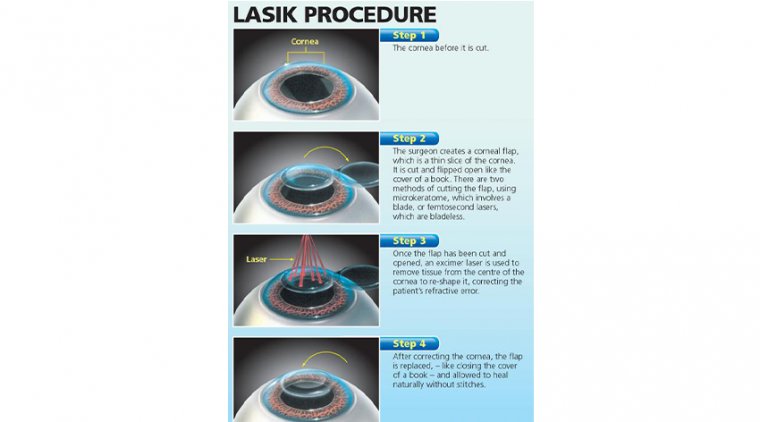
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило эксимерный лазер для применения при ФРК в 1995 году; сегодня он используется для коррекции миопии, гиперметропии и астигматизма путем изменения формы роговицы после удаления самого верхнего слоя роговичных клеток (эпителия) с помощью хирургического инструмента или спиртового раствора. В 1998 году FDA одобрило лазерный кератомилез in situ (LASIK) — процедуру, которая предусматривает создание лоскута роговичной ткани толщиной примерно 120-130 мкм, изменение формы роговицы с помощью лазера и последующее возвращение лоскута на место. LASIK быстро стал более востребованной процедурой коррекции зрения, так как время восстановления значительно короче, чем при ФРК, а результаты видны сразу.
Организационные аспекты внедрения эксимерлазерных процедур в практике.
Назначение рефракционного координатора. Практике рекомендуется назначить одного технического специалиста в качестве рефракционного координатора. Этот человек работает непосредственно с рефракционным хирургом в клинических условиях, обеспечивая поддержку: скрининг пациентов, предварительные обследования, планирование процедур в лазерном центре и послеоперационных осмотров. Рефракционный координатор является ключевым контактным лицом для пациентов и персонала.
Отбор пациентов. Пациенты, рассматривающие LASIK, проходят тщательное офтальмологическое обследование для определения их пригодности. До первого приема у офтальмолога пациенты направляются в лазерный центр для предварительных измерений и скрининга. Выполняются измерения аберраций волнового фронта и томография переднего сегмента (Oculus, Pentacam) для определения рефракции и толщины роговицы. Диапазон коррекции для LASIK и ФРК составляет приблизительно от +5,00 до -10,00 дптр сферы; также может корректироваться астигматизм от 0,25 до 6,00 дптр. Томография переднего сегмента, помимо прочего, измеряет толщину роговицы, что критически важно для решения о проведении LASIK или ФРК. Толщина роговицы должна превышать 500 мкм, чтобы обеспечить создание лоскута и удаление ткани для коррекции рефракционной ошибки. Оставление слишком тонкой роговицы подвергает пациента риску серьезных осложнений. Роговицы толщиной менее 500 мкм лучше подходят для ФРК, так как при этой процедуре лоскут не создается. Исследования показывают, что зрительные результаты ФРК и LASIK через 6 месяцев после операции очень схожи. Основное различие заключается в начальном заживлении в первые несколько дней.
Противопоказания. Некоторые пациенты не являются хорошими кандидатами на лазерную коррекцию зрения. Факторы, исключающие возможность проведения процедуры: нестабильная рефракция, деформация роговицы, кератоконус, заболевания роговицы, катаракта, заболевания сетчатки/макулы, а также системные заболевания (например, аутоиммунные). Кроме того, тонкая роговица может сделать пациента, желающего LASIK, кандидатом на ФРК. При тщательном предоперационном консультировании пациент может пройти ФРК с таким же хорошим исходом, как и после LASIK. Важно, чтобы пациент понимал: в ближайшем послеоперационном периоде ФРК сопровождается дискомфортом, а зрение восстанавливается в течение нескольких дней.
Предоперационная подготовка. Пациентам рекомендуется прекратить ношение мягких контактных линз минимум за 3 дня до оценки. Перед лазерным лечением рекомендуется прекратить ношение контактных линз как минимум за 2 недели. Однако необходимый срок может быть больше — он зависит исключительно от стабильности состояния роговицы. Например, пациенту, носившему жесткие газопроницаемые (RGP) контактные линзы, потребуется значительно более длительный перерыв, так как линзы этого типа имеют свойство моделировать (изменять форму) роговицы. Восстановление исходной формы (unmolding) имеет решающее значение для хорошего результата лазерной хирургии, поскольку форма роговицы пациента меняется по мере восстановления. Если роговица все еще меняет форму, а ФРК или LASIK выполнены до стабилизации, исход операции невозможно предсказать. Рефракционный координатор может предложить носителю RGP-линз пройти несколько рефрактометрий до предварительного обследования и выдать временный рецепт на очки. Координатор объясняет пациенту, что, возможно, придется возвращаться в офис каждый раз, когда зрение ухудшится настолько, что потребуется смена очков. Этот процесс может занять до 1 месяца за каждое десятилетие ношения RGP-линз, прежде чем практика сможет получить точную рефракцию. При каждом визите пациенту необходима кератотопография. Как только два последовательных измерения кератотопографии покажут отсутствие дальнейших изменений, а рефракция стабилизируется, пациент готов к полному офтальмологическому обследованию, включающему циклоплегическую рефрактометрию.
Ключевое требование к информированию пациентов. Последнее, критически важное требование при информировании пациентов о рефракционной лазерной хирургии: пациент должен иметь реалистичные ожидания от процедуры. Это может быть самая важная и сложная часть оценки. Честность и отсутствие завышенных обещаний относительно остроты зрения помогают достичь более высокой удовлетворенности пациентов процедурой.