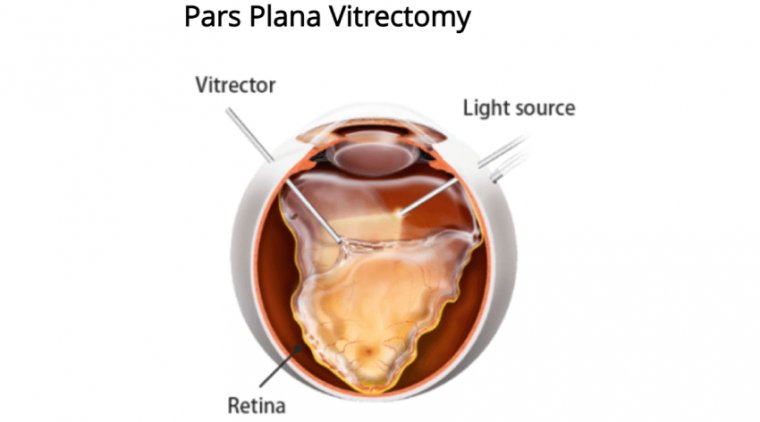
Парсплана витрэктомия (ППВ) представляет собой микрохирургическую методику, применяемую витреоретинальными хирургами для широкого спектра вмешательств. Первым этапом процедуры является удаление стекловидного тела, заполняющего задний отрезок глаза. Доступ к заднему отделу осуществляется через pars plana — «безопасную зону», что позволяет избежать повреждения сетчатки и хрусталика. В ходе операции используются разнообразные микрохирургические инструменты, осветительные системы и лазеры. ППВ обычно выполняется под местной анестезией, и большинство пациентов покидают клинику через 1–2 часа после вмешательства.
Что такое парсплана витрэктомия и когда она показана
Методика парсплана витрэктомии была первоначально внедрена Робертом Махемером. Доступ через pars plana к витреальной полости открывает возможность лечения многих витреоретинальных заболеваний. Успешная витрэктомия способствует восстановлению зрения и повышению качества жизни пациентов. Тем не менее, процедура ассоциирована с риском осложнений, которые, хотя и встречаются редко при корректном выполнении, могут приводить к тяжелой патологии и слепоте. Таким образом, клиницистам необходимо глубокое понимание показаний, техники выполнения и послеоперационного ведения.
Важность информированного согласия
Одним из частых показаний к ППВ служат состояния, сопровождающиеся помутнением стекловидного тела, например, длительно не рассасывающийся гемофтальм. Причины гемофтальма включают пролиферативную диабетическую ретинопатию, травму, заднюю отслойку стекловидного тела, отслойку сетчатки, внутриглазные опухоли и сосудистые заболевания сетчатки. В ряде случаев при диабетической ретинопатии возможно применение интравитреальных инъекций анти-VEGF препаратов, однако при плотном гемофтальме и отсутствии тракционного компонента хирурги предпочитают выполнять ППВ без предварительных инъекций. Современная ППВ применяется при таких состояниях, как плавающие помутнения, эпиретинальные мембраны, отслойка сетчатки, субретинальные кровоизлияния и внутриглазные новообразования. Начиная с разработки трехпортовой системы Коннором О’Мэлли и Ральфом Хайнцем в 1974 году, произошло множество усовершенствований инструментария: инструменты меньшего калибра, витреотомы с более высокой частотой резов и стабильным внутриглазным давлением, а также системы визуализации, включая трехмерные «heads-up» дисплеи с 3D-очками.
Понимание процедуры: доступ и выполнение витрэктомии
Получение информированного согласия с обсуждением рисков, преимуществ и альтернатив является критически важным этапом. Пациент должен быть осведомлен о том, что ожидать до, во время и после операции. Обязательному обсуждению подлежат вопросы: что надеть, режим приема пищи и жидкости, прием лекарств, тип анестезии, длительность операции и восстановительного периода, необходимость позиционирования, а также зрительный прогноз. Недостаточное обсуждение этих тем может привести к неудовлетворенности пациента вне зависимости от исхода процедуры. Для обеспечения акинезии и анестезии в большинстве случаев выполняется ретробульбарная блокада смесью лидокаина и бупивакаина, которая вводится в мышечный конус. Пациенты часто теряют зрение на время действия блокады (обычно 6–8 часов).
Выполнение показанных вмешательств в ходе ППВ
После идентификации пациента, глаза и процедуры выполняется стерильная обработка. Хирургическая часть включает четыре этапа:
1. Обеспечение доступа — стандартная трехпортовая ППВ предполагает установку трех канюль через pars plana. Канюли (порты) позволяют вводить и выводить инструменты без дополнительных разрезов. Три порта включают инфузионную линию (нижневисочная) и два порта (верхненазальный и верхневисочный) для осветителя и рабочего инструмента.
2. Выполнение витрэктомии — удаление стекловидного тела с помощью витреотома, частота резов которого составляет 5 000 – 10 000 в минуту. Стекловидное тело наиболее прочно прикреплено к диску зрительного нерва, фовеа, сосудам и основанию стекловидного тела.
3. Выполнение основного вмешательства — после удаления стекловидного тела хирург реализует основную задачу. Примеры: отслойка сетчатки (поиск разрывов, их маркировка, расправление сетчатки с помощью воздушной тампонады, лазерная коагуляция и замена воздуха на экспансивный газ) или пилинг мембран (окрашивание мембран зеленым или синим раствором и удаление внутриглазным пинцетом).
4. Завершение — удаление канюль. При наличии утечки разрезы ушиваются. Важен контроль внутриглазного давления.
Позиционирование головы и послеоперационный уход
При отсутствии воздушного или газового пузыря требования к позиционированию отсутствуют. В противном случае позиционирование (лицом вниз, вверх, на левый или правый бок) необходимо в часы бодрствования с 10–15-минутными перерывами каждый час. При длительном (более трех дней) позиционировании лицом вниз рекомендованы вспомогательные устройства. Во всех случаях после витрэктомии назначаются капли (антибиотик и стероид). Большинству пациентов требуется около одной недели ограничения активности. Плановые осмотры проводятся на 1-й день, через 1 неделю и 1 месяц после операции.
Современные достижения в парсплана витрэктомии
Современная хирургия заднего отрезка глаза — это эффективный инструмент для улучшения, поддержания и спасения зрения у пациентов, которые ранее были обречены на слепоту. Понимание основ витрэктомии позволяет существенно повысить качество медицинской помощи.