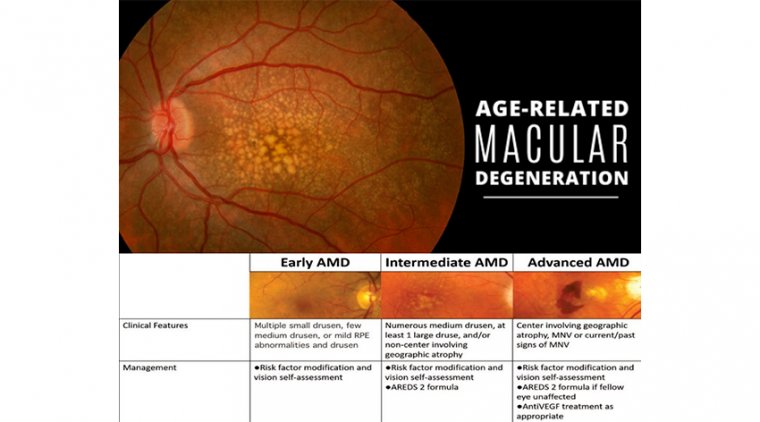
Возрастная макулярная дегенерация (ВМД) диагностируется при помощи комплексного офтальмологического обследования и дополнительных тестов. Выделяют три генеральных стадии заболевания, которые частично основываются на размере и количестве друз, обнаруживаемых под сетчаткой.
Ранняя стадия ВМД
На ранней стадии ВМД снижение зрения обычно отсутствует. Выявляются мелкие или немногочисленные друзы среднего размера, сопоставимые по толщине с человеческим волосом. При ранней ВМД риск прогрессирования в продвинутую стадию в течение следующих 5 лет является низким. Согласно результатам исследования, даже спустя 10 лет только у 15% пациентов, у которых на момент диагностики отсутствовали друзы или имелись мелкие друзы, развились крупные друзы.
Промежуточная стадия ВМД
Диагностика промежуточной стадии важна, поскольку пациенты имеют значительный риск развития продвинутой ВМД. На данной стадии может наблюдаться некоторое снижение зрения либо оно может отсутствовать. Характерными признаками являются множественные друзы среднего размера или по крайней мере одна крупная друза в одном или обоих глазах, а также изменения пигментного эпителия сетчатки (ПЭС) — клеток, расположенных под сетчаткой и поддерживающих ее здоровье.
Идентификация и классификация
ВМД — это заболевание сетчатки, чаще всего встречающееся у пациентов старше 50 лет. Оно характеризуется друзами, пигментными аномалиями, географической атрофией и/или хориоидальной неоваскуляризацией. Для целей исследования клиническая система классификации различных подтипов ВМД была создана в рамках исследования возрастных заболеваний глаз (Age-Related Eye Disease Study, AREDS). В повседневной клинической практике используется упрощенная классификация AREDS. Пациенты с отсутствием или наличием нескольких мелких друз не считаются имеющими ВМД — такие изменения достаточно распространены и расцениваются как возрастные.
После того как у пациентов развиваются множественные мелкие друзы (менее 125 мкм) и/или не затрагивающая центр географическая атрофия, в зависимости от степени формирования друз и аномалий ПЭС могут появляться легкие зрительные изменения, такие как метаморфопсии или снижение остроты зрения. Для таких пациентов правильное вмешательство может оказать существенное влияние на сохранение зрения. Рекомендована формула AREDS2 — пероральная добавка, доказанно снижающая частоту перехода в неоваскулярную ВМД. В связи с относительно высоким риском прогрессирования пациенты должны наблюдаться каждые 4–6 месяцев, при этом необходимо акцентировать внимание на самостоятельной оценке зрения.
Продвинутая стадия ВМД
Продвинутая стадия включает любого пациента с развившейся хориоидальной неоваскуляризацией и/или географической атрофией с вовлечением центра. Эти пациенты имеют самый высокий риск значительной потери зрения. Для географической атрофии на момент публикации не существовало доступных методов лечения, хотя несколько потенциальных препаратов находились в разработке. В отличие от мрачного прогноза при географической атрофии, для неоваскулярной продвинутой ВМД имеется множество доступных методов лечения, и еще больше находится в разработке.
Интравитреальная терапия анти-VEGF (анти-фактор роста эндотелия сосудов) стала золотым стандартом лечения неоваскулярной продвинутой ВМД и спасла бесчисленное количество пациентов от значительной потери зрения. Несмотря на почти чудесные эффекты интравитреальной анти-VEGF терапии, пациенты продолжают терять зрение из-за неоваскулярной продвинутой ВМД. Причина потери зрения многофакторна, но позднее выявление является основным фактором, который офтальмологи могут улучшить. Реальные клинические данные показали, что средняя острота зрения на момент начала терапии неоваскулярной ВМД составляла 20/83.
Акцент на раннем выявлении
Исходы при неоваскулярной ВМД улучшаются при более раннем выявлении. Исследования показали, что пациенты с лучшей исходной остротой зрения на момент начала лечения, как правило, имеют лучшую финальную остроту зрения. Более крупные неоваскулярные поражения вызывают более выраженные кровоизлияния, рубцевание и атрофию. Учитывая, что в среднем у пациента может существовать неоваскулярная ВМД до года до начала лечения, неудивительно, что пациенты с промежуточной ВМД теряют от 3 до 5 строк остроты зрения до момента диагностики неоваскулярной ВМД. Эти данные указывают на большую возможность улучшить ведение и сохранить зрение у 10–15% пациентов с ВМД, у которых развивается неоваскуляризация.
Классический стандарт лечения пытается обнаружить переход в неоваскулярную ВМД с помощью полурегулярных визитов в клинику и домашней оценки зрения, часто с использованием сетки Амслера. Дополнительное исследование к AREDS2, названное HOME study, изучало возможность улучшения выявления перехода с помощью программы удаленного мониторинга ForeseeHome. Результаты показали, что у пациентов, использующих ForeseeHome, были отличные исходы: 91% пациентов имели остроту зрения 20/40 или лучше на момент начала анти-VEGF терапии. Ретроспективный анализ реальных клинических данных показал, что результаты в реальной практике соответствовали результатам ключевого исследования: у 81% пациентов сохранялась острота зрения 20/40 или лучше.