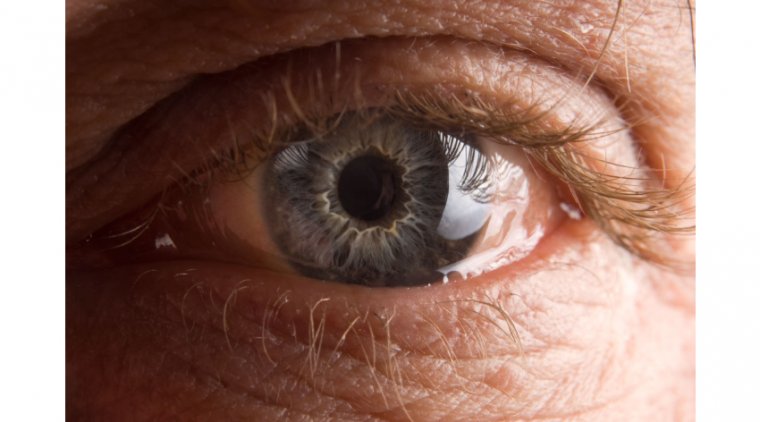
Термин «конъюнктивохалязис» был предложен Уэнделлом Хьюзом в 1942 году. Данное состояние означает дряблость конъюнктивы, что неизбежно происходит с возрастом по мере снижения эластичности тканей организма. Конъюнктивохалязис представляет собой распространенное офтальмологическое заболевание, характеризующееся наличием избыточной, рыхлой, неотечной конъюнктивы. Клинические проявления и локализация варьируют, однако наиболее часто избыточная конъюнктива располагается в нижнем отделе глазного яблока. Заболевание вызывает нарушения в слезной пленке и путях оттока слезы.
Этиология конъюнктивохалязиса
Точная этиология конъюнктивохалязиса остается неопределенной, однако выявлен ряд факторов риска, способных спровоцировать его раннее развитие:
- Растирание глаз, аллергический конъюнктивит
- Возрастные изменения, заболевания глазной поверхности
- Синдром сухого глаза, ношение контактных линз
- Гиперметропия, пингвекула
- Ультрафиолетовое облучение
- Заболевания век, блефарит
- Дисфункция мейбомиевых желез
- Синдром Элерса – Данлоса
- Дефицит водного компонента слезы
- Предшествующие офтальмологические операции, заболевания щитовидной железы
Симптомы конъюнктивохалязиса
На ранних стадиях конъюнктивохалязис может не замечаться ни пациентом, ни офтальмологом. Некоторые пациенты остаются полностью бессимптомными. Перед осмотром офтальмолог собирает краткий анамнез имеющихся симптомов. Клиническая картина включает:
- Постепенно нарастающий дискомфорт в глазу
- Ощущение инородного тела или песчинок в глазах
- Сухость
- Избыточное слезотечение (эпифора)
- Слабо выраженное раздражение глаз
- Ощущение тяжести и болезненности в глазах
- Слизистые выделения, ночной лагофтальм
Конъюнктивохалязис часто ошибочно принимают за синдром сухого глаза. Их дифференцируют на основании боли, которая усиливается при взгляде вниз или моргании – это характерно только для конъюнктивохалязиса и не наблюдается при сухости глаз.
Диагностические методы
При физикальном осмотре с помощью щелевой лампы офтальмолог выявляет:
- Избыточную конъюнктиву, перекрывающую край века, преимущественно в нижне-височной области (возможна также медиальная или назальная локализация).
- Конъюнктиву, которая легко смещается при надавливании на веко и перемещении расслабленной ткани вверх и вниз.
- В некоторых случаях пролапс конъюнктивы может обтурировать нижнюю слезную точку, вызывая избыточное слезотечение.
Для детальной оценки переднего сегмента и измерения слезного мениска может использоваться оптическая когерентная томография (ОКТ).
Подходы к лечению
Общие принципы
Лечение должно подбираться индивидуально в зависимости от тяжести симптомов. У большинства бессимптомных пациентов терапия не требуется.
Медикаментозная терапия
При слабо выраженных симптомах могут назначаться:
- Увлажнение глаза искусственными слезами и смазывающими мазями для восстановления целостности слезной пленки.
- Аутологичные сывороточные капли.
- Упражнения для моргания.
- Топические антигистаминные препараты.
- Топические кортикостероиды.
- Нестероидные противовоспалительные средства для обезболивания.
Хирургическое лечение
Операция, как правило, является методом последнего выбора и применяется после неэффективности всех других мер. Доступны несколько хирургических опций:
- Иссечение конъюнктивы (наиболее распространенный метод): удаляется серповидный участок конъюнктивы размером 5 мм позади лимба; для закрытия раны используются рассасывающиеся швы или фибриновый клей. В ряде случаев применяется амниотическая мембрана.
- Термокаутеризация для уплотнения дряблой конъюнктивы.
- Восстановление свода с помощью амниотической мембраны для поддержания слезного резервуара.
- Аргоновый лазер для сокращения избыточной конъюнктивы.
- Склеральная фиксация для улучшения адгезии конъюнктивы к подлежащей склере.