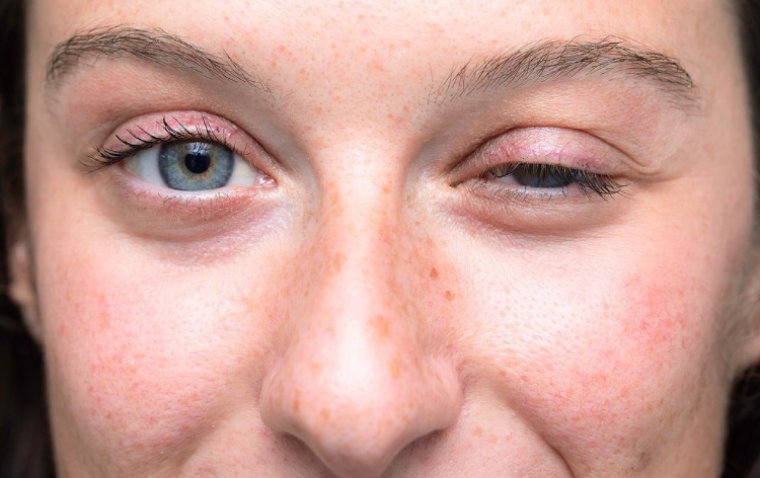
Офтальмологическая миастения (ОМГ) представляет собой особую форму миастении гравис, характеризующуюся преимущественным поражением наружных мышц глаза. В отличие от генерализованной формы, при ОМГ патологический процесс длительное время может ограничиваться только глазодвигательными мышцами, что создает значительные трудности в диагностике.
Симптоматика офтальмологической миастении
Клиническая картина ОМГ включает три основные группы проявлений.
Глазные симптомы: Птоз (одно- или двустороннее опущение верхнего века), который в тяжелых случаях может частично перекрывать зрачок и ухудшать зрение, а также диплопия (двоение изображения), возникающая при взгляде в одном или нескольких направлениях.
Флуктуирующий характер симптомов: Выраженность птоза и диплопии нарастает при физической нагрузке, длительной фиксации взгляда, эмоциональном стрессе и уменьшается после отдыха. Симптомы могут варьировать в течение дня и от дня ко дню.
Вовлечение других мышечных групп: У части пациентов развиваются дисфагия (нарушение глотания), слабость мимической мускулатуры (затруднение улыбки, нахмуривания) и, в редких случаях, слабость в конечностях.
Диагностика офтальмологической миастении
Диагностический поиск при подозрении на ОМГ включает несколько этапов.
Клиническая оценка: Детальный анализ жалоб с акцентом на флуктуацию и провоцирующие факторы, неврологический осмотр с оценкой функции глазодвигательных мышц, сбор анамнеза (в том числе наличие аутоиммунных заболеваний).
Лабораторные и инструментальные тесты: Анализ крови на антитела к ацетилхолиновым рецепторам (повышенный титр подтверждает диагноз), повторная электростимуляция нерва (электродиагностический тест, выявляющий характерное снижение амплитуды мышечного ответа).
Дифференциальная диагностика: ОМГ необходимо отличать от орбитального миозита, эндокринной офтальмопатии (Грейвса), параличей глазодвигательных нервов, а также от генерализованной миастении гравис, при которой поражаются скелетные мышцы всего тела.
Лечение и ведение пациентов
Терапевтическая стратегия при ОМГ строится на сочетании фармакологических и нефармакологических методов.
Медикаментозная терапия: Препаратами первого ряда являются ингибиторы ацетилхолинэстеразы (пиридостигмин), которые увеличивают концентрацию ацетилхолина в синаптической щели и улучшают нервно-мышечную передачу. При недостаточной эффективности или тяжелом течении применяются иммуносупрессанты — кортикостероиды или азатиоприн, снижающие аутоиммунную агрессию.
Риски лечения: Возможные побочные эффекты включают желудочно-кишечные расстройства, повышенную восприимчивость к инфекциям, остеопороз, изменения настроения. Пациент должен быть информирован о них до начала терапии.
Индивидуальный подход: План лечения разрабатывается с учетом выраженности симптомов, общего состояния здоровья, образа жизни и предпочтений пациента. Регулярное наблюдение у офтальмолога и невролога необходимо для мониторинга эффективности и безопасности терапии, а также своевременной коррекции лечебной тактики.
Офтальмологическая миастения остается сложным для диагностики и ведения заболеванием, требующим междисциплинарного подхода. Своевременное распознавание и адекватная терапия позволяют контролировать симптомы и улучшить качество жизни пациентов.