Пресептальный целлюлит (периорбитальный целлюлит) представляет собой инфекцию века и окружающей кожи кпереди от орбитальной перегородки. Орбитальный целлюлит — это инфекция орбитальных тканей, расположенных кзади от орбитальной перегородки. Оба состояния могут быть вызваны внешним очагом инфекции (например, раной), распространением инфекции из околоносовых пазух или зубов, либо метастатическим распространением из другого очага.
Симптомы включают боль в веке, изменение его цвета и отек; орбитальный целлюлит также вызывает лихорадку, недомогание, проптоз, нарушение подвижности глаза и снижение зрения. Диагноз основывается на анамнезе, клиническом осмотре, а также данных компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Лечение проводится антибиотиками, иногда требуется хирургическое дренирование.
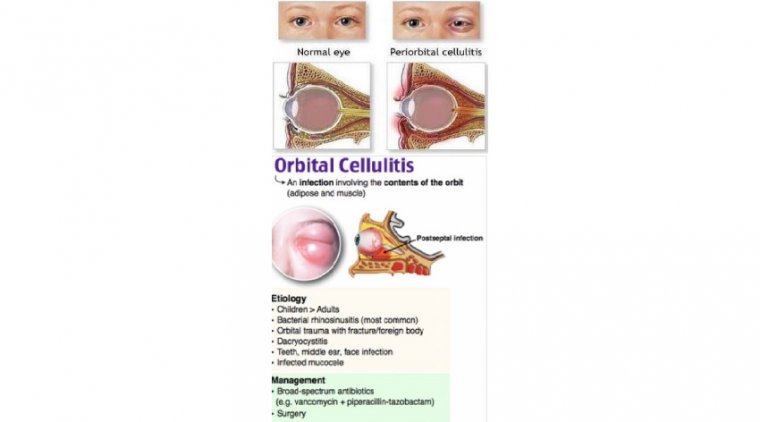
Орбитальный целлюлит — это инфекция жировой клетчатки и мышц вокруг глаза, поражающая веки, брови и щеки. Это опасная инфекция, способная вызывать стойкие нарушения. У детей он часто начинается как бактериальная инфекция пазух, вызванная такими бактериями, как Haemophilus influenzae. Благодаря вакцинации заболевание стало редким. Staphylococcus aureus, Streptococcus pneumoniae и бета-гемолитические стрептококки также могут вызывать орбитальный целлюлит. У детей инфекция может быстро прогрессировать и приводить к слепоте, требуя неотложной медицинской помощи.
Инфекция, локализованная кпереди от орбитальной перегородки, расценивается как пресептальный целлюлит. Орбитальный целлюлит чаще всего возникает вследствие острого распространения инфекции из периорбитальных структур (чаще всего из соседних решетчатой или лобной пазух — в 90% случаев), кожи, при дакриоцистите, одонтогенной инфекции, внутричерепных процессах, а также вследствие экзогенных причин (травма, инородные тела, послеоперационные состояния), внутриорбитальной инфекции (эндофтальмит, дакриоаденит) или гематогенного распространения (бактериемия с септическими эмболами).
Степень тяжести инфекции классифицируется по классификации Чандлера. Прогрессирование может происходить до любой степени внутри классификации. Этиология инфекции варьируется от внешней травмы, заболевания пазух, зубной патологии до гематогенного распространения. Симптомы потери зрения, проптоз или ограничение движений глаза часто являются поздними признаками и могут указывать на серьезную угрожающую зрению патологию. Первая линия лечения — назначение антибиотиков и устранение первопричины; иногда требуется хирургическое дренирование.
От 60 до 85% случаев орбитального целлюлита связаны с осложнениями этмоидита. Инфекция решетчатых пазух может легко распространяться через дегисценции Цукеркандля — небольшие отверстия в lamina papyracea, через которые проходят нервы и сосуды. Без лечения это состояние приводит к прогрессированию инфекции с офтальмологическими и внутричерепными осложнениями, ассоциированными с уровнем смертности 5–25%.
Классификация Чандлера: группа 1 — воспаление или инфекция, ограниченная веком кпереди от орбитальной перегородки; группа 2 — инфекция с вовлечением орбиты и постсептальных тканей; группа 3 — инфекция постсептальных тканей с абсцессом под надкостницей орбиты (чаще всего на медиальном аспекте lamina papyracea); группа 4 — абсцесс в интракональном пространстве; группа 5 — тромбоз пещеристого синуса.
Пресептальный целлюлит встречается чаще, чем орбитальный, и может возникать в любом возрасте, хотя более распространен в педиатрической группе. Наиболее частыми возбудителями являются Staphylococcus aureus, Streptococcus pneumoniae и Streptococcus pyogenes. Другие бактериальные причины включают Haemophilus influenzae, Pseudomonas, Neisseria, Proteus и Mycobacterium. В редких случаях культивируются грибы, такие как Aspergillus и Mucorales.
При сборе анамнеза важно выявить факторы риска: инфекции верхних дыхательных путей, одонтогенные инфекции, синусит, травму, недавние операции на лице, ЛОР-органах или глазах, а также укусы насекомых. Наличие сахарного диабета или иммуносупрессии повышает клиническое подозрение на орбитальный целлюлит. Пациенты обычно предъявляют жалобы на односторонний отек, боль и эритему века. При орбитальном целлюлите также отмечаются асимметрия глаз, хемоз, боль при движениях глаза, снижение зрения и офтальмоплегия. Головные боли, боль в шее, светобоязнь и параличи черепных нервов требуют исключения внутричерепной патологии и тромбоза пещеристого синуса.
Осмотр должен включать три основных компонента: глаз, нос и неврологический статус. Осмотр желательно повторять каждые 4–6 часов. Степень и положение проптоза можно измерить с помощью экзофтальмометрии Гертеля. Снижение остроты зрения и цветовые дефекты могут указывать на вовлечение зрительного нерва при инфекциях группы 2 или на тромбоз центральной вены сетчатки. Офтальмоскопия позволяет выявить оптическую нейропатию, окклюзию центральной вены сетчатки или повышенный венозный застой, приводящий к повышению внутриглазного давления.
Диагноз орбитального целлюлита является преимущественно клиническим. КТ с контрастированием — метод первой линии визуализации благодаря доступности, превосходству в визуализации костной анатомии и легкости применения у детей. МРТ может использоваться для получения дополнительной информации о мягких тканях без лучевой нагрузки, однако ее сложнее организовать для маленьких пациентов или в нерабочее время. МРТ превосходит КТ в диагностике внутричерепных осложнений. Тромбоз пещеристого синуса может не выявляться на КТ на ранних стадиях, поэтому при подозрении следует рассмотреть КТ- или МР-венографию.
Пациенты с подтвержденным или подозреваемым пресептальным и орбитальным целлюлитом должны быть госпитализированы для лечения и тщательного наблюдения. Медикаментозное лечение является терапией первой линии, если только пациент не находится в тяжелом состоянии, не выявлен абсцесс или нет признаков компрессии зрительного нерва. Антибиотики широкого спектра действия внутривенно — основа лечения, обычно назначаемые в соответствии с местными микробиологическими рекомендациями до получения результатов посева. При наличии риносинусита могут применяться назальные деконгестанты, души и стероиды. Ответ на терапию оценивают в течение 24 часов при отсутствии абсцесса или внутричерепной патологии. Курс антибиотиков обычно составляет 10–14 дней.
Хирургическое вмешательство при орбитальном целлюлите часто сходно с лечением острого риносинусита. Эндоскопическое вмешательство позволяет восстановить дренажные пути, декомпрессировать и промыть пазухи от гноя. Наружный подход включает разрез по Линчу-Хауорту для наружной этмоидэктомии и дренирования абсцесса. Формирование внутричерепного абсцесса может потребовать хирургического дренирования и длительного (4–8 недель) курса антибиотиков. Субдуральная эмпиема чаще встречается как осложнение хронического риносинусита и требует агрессивного раннего лечения с нейрохирургическим дренированием.