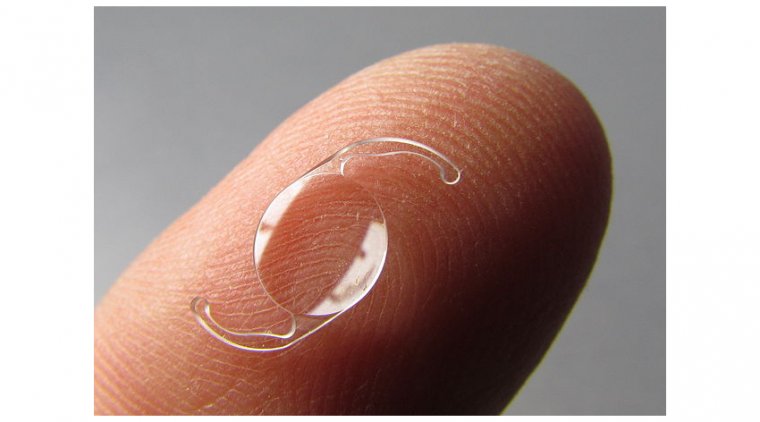
Термин «псевдофакия» происходит от латинских слов pseudo (искусственный) и phakia (хрусталик). Данная методика представляет собой высокоэффективный способ зрительной реабилитации, при котором после экстракции помутневшего естественного хрусталика в пораженный глаз имплантируется искусственный интраокулярный хрусталик (ИОЛ), что позволяет быстро восстановить нормальное зрение.
Показания к имплантации ИОЛ
Интраокулярные линзы необходимы пациентам при возникновении следующих симптомов: затуманенное зрение, трудности при слабом освещении, диплопия, нарушение фокусировки на удаленных или близких объектах, выцветание цветов, восприятие оттенков фиолетового или синего цвета, повышенная чувствительность к бликам от солнечного света или фар автомобилей, частая смена рецептов на очки или контактные линзы, потребность в более ярком освещении для работы на близком расстоянии и наличие ореолов вокруг источников света.
Ожидаемые результаты при имплантации ИОЛ
После имплантации ИОЛ становятся постоянной частью глаза. Офтальмолог проводит офтальмологическое обследование, включающее:
— Тест на остроту зрения для проверки зрительных функций.
— Щелевую лампу для осмотра радужки, передней камеры и хрусталика.
— Осмотр сетчатки.
— Биометрию для определения правильной оптической силы псевдофакичного хрусталика.
Перед операцией врач собирал анамнез, включая наличие сахарного диабета, артериальной гипертензии, а также прием антикоагулянтов или альфа-агонистов (например, тамсулозина). После хирургического вмешательства глаз временно закрывался повязкой. Пациент мог покинуть стационар через полчаса после процедуры, однако управление транспортным средством в ближайшее время было противопоказано.
Типы псевдофакичных интраокулярных линз
Доступны различные типы ригидных или складных ИОЛ из пластика, акрила или силикона. Выбор псевдофакичной ИОЛ зависит от рефракции пациента, образа жизни и стоимости линзы. ИОЛ могут располагаться в передней камере (между радужкой и роговицей) или задней камере (обычное место естественного хрусталика) глаза. Наиболее часто применяемыми являются стандартные монофокальные ИОЛ, используемые только для коррекции зрения вдаль; некоторым пациентам могут потребоваться очки для близи. Торические ИОЛ применяются у пациентов с катарактой и астигматизмом.
Мультифокальные ИОЛ содержат несколько колец, каждое из которых имеет различную оптическую силу для ближнего, промежуточного и дальнего зрения. Головной мозг быстро адаптируется к этим кольцам, обеспечивая плавное переключение между расстояниями. Аккомодирующие ИОЛ максимально приближены к естественному хрусталику: они реагируют на движения глазных мышц, смещаясь вперед или назад при взгляде на близкие или удаленные объекты. Оба типа снижают потребность в очках для близи.
Этапы процедуры имплантации ИОЛ
Данное хирургическое вмешательство выполнялось амбулаторно и занимало приблизительно 15–30 минут. Пациенту вводили седативный препарат для снятия тревожности, антибактериальные капли, мидриатики и местный анестетик для обезболивания соответствующего глаза, при этом пациент оставался в сознании во время операции.
Операционное поле стерилизовалось йодом. Могли применяться три основные техники: факоэмульсификация (с дроблением хрусталика ультразвуковыми волнами), лазерная или экстракапсулярная экстракция катаракты (хрусталик удалялся целиком через большой разрез). Базовые этапы для всех трех методик были схожими.
С помощью лезвия или лазера выполнялся небольшой разрез в прозрачной роговице.
Через разрез вводился зонд, и катарактальный хрусталик разбивался на мелкие фрагменты с помощью ультразвуковых волн (факоэмульсификация) или лазера.
Аспирационным устройством удалялись все мельчайшие фрагменты хрусталика.
Новый искусственный хрусталик помещался в переднюю или заднюю камеру.
Разрез герметизировался.
Накладывалась глазная повязка для защиты глаза и содействия его восстановлению.
Осложнения
Непосредственно после операции могли возникнуть инфекция, выраженная боль, кровотечение, покраснение и отделяемое из глаз, потеря зрения, лихорадка, диплопия, повышение внутриглазного давления и видимость края линзы. Другие осложнения включали:
— Гипер- или гипокоррекцию зрения
— Неправильное положение линзы
— Сублуксацию линзы, приводящую к затуманиванию зрения
— Закрытие угла при имплантации линзы в переднюю камеру
— Изменение формы зрачка
— Аккумуляцию или отек сетчатки (синдром Ирвина — Гасса)
— Отслойку сетчатки