Диабетический макулярный отек (ДМО) является основной причиной слепоты среди пациентов с сахарным диабетом. Хотя распространенность варьирует, исследование DCCT (Diabetes Control and Complications Trial) показало, что у 27% пациентов с диабетом 1 типа макулярный отек развился в течение девяти лет с момента дебюта заболевания. Другие исследования указывают, что у пациентов с диабетом 2 типа распространенность возрастает с 3% в течение пяти лет после диагностики до 28% через 20 лет.
ДМО имеет тенденцию к хроническому течению, хотя спонтанное разрешение — не редкость. Важно признать, что примерно у 33–35% пациентов ДМО спонтанно регрессирует через шесть месяцев без лечения. В настоящее время считается, что заболевание имеет мультифакториальную природу: ряд системных факторов, включая артериальную гипертензию, плохой метаболический контроль диабета, дислипидемию и нефропатию, играют роль в его патогенезе.
Существуют различные стратегии лечения, которые помогают в ведении диабетического макулярного отека и обеспечивают пациентам лучший и стабильный зрительный исход.
Эффективная роль метаболического контроля в чувствительности к лечению ДМО
Различия между conventional и intensive методами лечения диабета были extensively изучены, и был сделан вывод, что ранняя интенсивная терапия действительно оказывает благоприятное влияние на долгосрочные осложнения. Правильный интенсивный контроль значительно снижает частоту прогрессирования ретинопатии и пролиферативной ретинопатии по сравнению с conventional терапией, несмотря на отсутствие значимой разницы в средних уровнях гликированного гемоглобина (HbA1c) при долгосрочном наблюдении (поддержание почти нормальных уровней гликемии в среднем в течение 6,5 лет).
Первоначальное снижение HbA1c на 1% на момент начала диабетического менеджмента снижает риск ретинопатии на 30–40%. После исследования DCCT2, когда уровни HbA1c в intensive и conventional группах сблизились (8-й год; INT, 7,98%; CON, 8,07%), преимущество раннего вмешательства сохранилось: снижение риска дальнейшего прогрессирования ретинопатии на 53% (P < 0,0001), снижение риска развития пролиферативной ДР на 56% (P < 0,001), а тяжелые исходы для сетчатки и процедуры для их лечения были снижены на 50% в группе intensive менеджмента. Это явление известно как метаболическая память, что означает долгосрочное сохранение либо неблагоприятных эффектов начальной неконтролируемой гипергликемии, либо благоприятных эффектов контролируемой гипергликемии на будущее развитие и прогрессирование осложнений диабета.
Пациенты с обширными твердыми экссудатами при офтальмоскопии и неконтролируемым липидным профилем обычно получают пользу от антигиперлипидемических препаратов. Это обеспечивает лучший ответ на сами инъекции и снижает рецидивы ДМО.
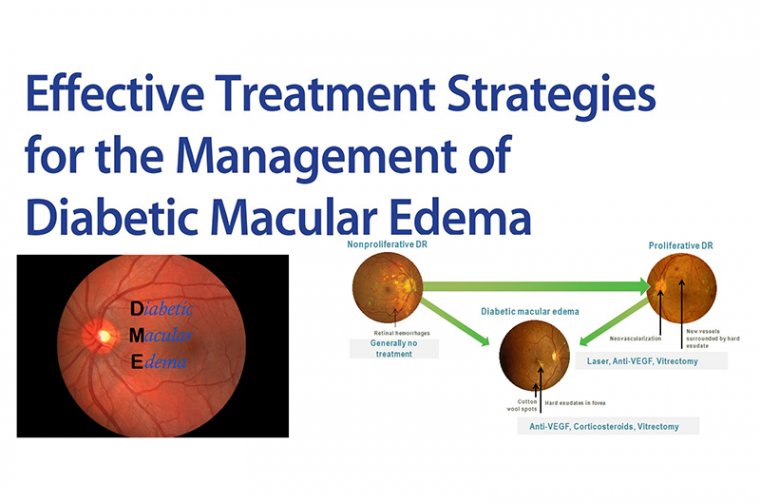
Лазерная терапия
Лазерная терапия долгие годы считалась стандартным традиционным лечением диабетической ретинопатии на основе результатов исследования ETDRS. В последнее время наблюдается снижение важности лазерной коагуляции сетчатки, поскольку это деструктивная процедура, связанная с необратимым морфологическим повреждением сетчатки и приводящая ко многим нежелательным явлениям. Поскольку хороший метаболический профиль связан с улучшением общего диабетического состояния, можно рассмотреть возможность отсрочки принятия решения о необратимой лазерной терапии, выбрав интравитреальную медикаментозную терапию как попытку выиграть дополнительное время и шанс улучшить диабетическую ретинопатию и ДМО просто за счет лучшего контроля.
Два текущих показания для фокального/грид-макулярного лазера при ДМО включают: ДМО без вовлечения центра и ДМО по определению ETDRS (CS-DME). Некоторые ретинальные специалисты добавляют лазер на участки фокального утолщения/участки просачивания; обычно это микроаневризмы (МА) как add-on терапию к инъекциям, поскольку это может снизить нагрузку инъекций. Однако это не было изучено в широких масштабах. Другие используют его как rescue терапию, когда центральная макулярная толщина уменьшается до 400 микрон, чтобы получить адекватный ответ на инъекции.
Параметры использования диодного или аргонового лазера включают наименьший размер пятна (50–100 микрон), которым можно получить минимальную реакцию (бледно-сероватое), с минимальной продолжительностью (0,05–0,1 секунды), применяемую на область вне foveola (50–300 микрон от центра). Субпороговый (микропульсный) диодный лазер был испытан при ДМО для минимизации коллатерального повреждения путем фрагментации лазерного луча на микропульсы, которые также могут применяться к субфовеолярной области в заметно короткой продолжительности в сочетании с более длинным интервалом (например, 5% рабочий цикл), что позволяет энергии рассеиваться хориоидальным кровотоком, так что она только стимулирует пигментный эпителий сетчатки. Клинические испытания, демонстрирующие превосходство над conventional лазером или анти-VEGF, отсутствуют.
Кортикостероидная терапия
FDA одобрило использование стероидов при ДМО из-за их профиля безопасности, эффективности, большей длительности действия и экономической эффективности. В ситуациях, когда анти-VEGF не могут быть использованы (например, беременность или недавний инфаркт миокарда), интравитреальные кортикостероиды являются препаратами выбора для разрешения ДМО. Интравитреальные кортикостероиды могут использоваться интраоперационно у пациентов, переносящих операцию по удалению катаракты, или после операции, когда рана достаточно стабильна.
Лучше начинать интравитреальные стероиды как монотерапию и тщательно контролировать пациентов на предмет повышения внутриглазного давления (ВГД) или других побочных эффектов в течение первых 6 недель – 3 месяцев. Обычно, если значительного повышения ВГД не происходит после первой инъекции, маловероятно, что оно проявится при последующих инъекциях. Важно учитывать роль положения имплантата в провоцировании повышенного ВГД. В одном исследовании Sudhakar с соавт., имплантаты, которые остаются близко к области цилиарного тела/pars plana (и переднему сегменту), связаны с более высокой вероятностью развития офтальмогипертензии и с большей вероятностью потребуют тройной лекарственной терапии для контроля ВГД.
Витрэктомия
ДМО может иметь тракционный компонент, вызванный утолщенной и натянутой задней гиалоидной мембраной, клинически идентифицируемой повышенным блеском paramacular vitreous face. Первоначально применяемая для очистки сред от помутнений и устранения тракции сетчатки, техника витрэктомии продвинулась вперед, что привело к более сложным показаниям для лечения ДМО. Витрэктомия облегчает больший кровоток через ретинальные сосуды, а также сообщалось, что она улучшает оксигенацию сетчатки в 10 раз больше, чем в non-vitrectomized глазах.
Обзор предыдущих данных показывает, что витрэктомия эффективна для уменьшения толщины сетчатки в некоторых случаях хронического ДМО. Однако зрение у многих из этих пациентов не улучшается. Причиной может быть то, что только резистентные случаи ДМО, такие как с постоянным повреждением наружных слоев сетчатки, которые не ответили на другие методы лечения, подвергаются витрэктомии. Во многих из этих исследований исследователи не использовали оптическую когерентную томографию (ОКТ) при оценке пациентов с ДМО.
Целостность наружной пограничной мембраны и сегмента inner segment/outer segment, дезорганизация внутренних слоев сетчатки, размер фовеальной аваскулярной зоны и наличие гиперрефлективных фокусов — все это значимые прогностические индикаторы. Parallelism — мера того, насколько прямы и параллельны слои сетчатки — является количественно измеримой мерой целостности слоев сетчатки и может использоваться для прогнозирования того, какие пациенты могут получить пользу от операции.
Pars plana витрэктомия (ППВ) может быть выполнена с пилингом внутренней пограничной мембраны (ВПМ) или без него. Однако есть проспективные данные, позволяющие предположить, что удаление ВПМ во время ППВ с индукцией задней отслойки стекловидного тела (ЗОСТ) более эффективно для стабилизации зрения и улучшения кистозного макулярного отека, чем только ППВ и ЗОСТ. Авторы предположили, что после корректировки на исходную остроту зрения, более старший возраст, связанный с более тяжелой ДР при клиническом осмотре, наличие поверхностной сморщивающей ретинопатии на фотографиях глазного дна и предыдущие панретинальные лазерные коагуляции (ПРЛК) были связаны с плохой пользой для остроты зрения через 1 и 2 года.
Другим показанием к витрэктомии является помутнение оптических сред, препятствующее правильной оценке и лечению, включая адекватную фотокоагуляцию. Витрэктомия является альтернативным подходом к лечению резистентного ДМО.
ДМО и влажная ВМД
Хотя в клинической практике это встречается нечасто, двойная патология может существовать, и пациент, который лечился по поводу ДМО, может прожить достаточно долго, чтобы развить хориоидальную неоваскуляризацию (ХНВ) вследствие влажной ВМД или других неоваскулопатий. Хотя сообщалось, что диабетическая ретинопатия может быть защитным фактором против развития ВМД, по этому вопросу ведется много споров. Лечение, вероятно, останется тем же (инъекции), но прогноз необходимо обсуждать с пациентом.
Приверженность пациента лечению
Одной из основных проблем, с которыми сталкиваются при лечении диабетической ретинопатии, является приверженность пациента лечению и графикам наблюдения. Потерю зрения, связанную с диабетической ретинопатией, можно предотвратить с помощью надлежащего скрининга и своевременного лечения. Пациентам с диабетом рекомендуется проходить расширенное офтальмологическое обследование глазного дна каждый год, но общий уровень соблюдения этой ежегодной рекомендации по скринингу, согласно опубликованным данным, составляет всего 50–60%.
Это серьезная проблема, особенно трагичная, когда низкая приверженность становится фактором прогрессирования заболевания у человека. Частота потери для follow-up (LTFU) после инъекций анти-VEGF по поводу ДМО (определяемая как невозвращение на визит в течение 12 месяцев после инъекции) оказалась шокирующе высокой — около 25%. К сожалению, LTFU происходит в клиниках постоянно и усугубилась в период пандемии COVID-19.
Диабетический макулярный отек представляет собой значительную проблему общественного здравоохранения. Многие пациенты не диагностированы и не лечены, и даже те, кто получает стандартную терапию, могут плохо реагировать и постепенно терять зрение. Понимание патофизиологии ДМО привело к новым методам лечения, включая стратегии на основе анти-VEGF и кортикостероидов. Доставка лекарственного средства в витреальную полость остается важным ограничением многих из этих новых методов лечения, поскольку риски эндофтальмита, отслойки сетчатки и других нежелательных явлений накапливаются при повторных интравитреальных инъекциях.
Инъекционные и/или имплантируемые устройства доставки лекарств могут предложить преимущества хронической терапии, одновременно снижая нежелательные явления, связанные с повторной доставкой лекарств. Следует рассматривать patient-centered терапевтические алгоритмы для достижения удовлетворительного ведения ДМО. Сообщалось о факторах, предсказывающих лучший ответ на лечение, включая более молодой возраст, хорошее контролируемое системное состояние и лучшее исходное функциональное и анатомическое состояние глаза, такое как острота зрения, толщина сетчатки и целостность фоторецепторов. Хотя consensus-based лечение ДМО, ассоциированного с макулярной ишемией, все еще отсутствует, стратегии, описанные в этой статье, имеют решающее значение для улучшения исходов у пациентов.