Ретробульбарное кровоизлияние (РБК) представляет собой быстро прогрессирующую, угрожающую зрению неотложную ситуацию, характеризующуюся накоплением крови в ретробульбарном пространстве. Данное скопление крови способно приводить к повышению внутриглазного давления, что, в свою очередь, вызывает растяжение зрительного нерва и нарушение перфузии глаза, вплоть до венозной и/или артериальной окклюзии.
РБК может возникать вследствие орбитальной травмы, осложнения операций на веках или орбите, а также любого процесса, влияющего на кровоснабжение глаза (артериовенозные мальформации, орбитальные варикозные расширения, лимфангиомы). Применение антикоагулянтов потенциально усугубляет состояние.
Диагностика РБК основывается на клинической картине и данных анамнеза. Ключевыми диагностическими признаками служат выраженная боль, затруднение открывания век, проптоз и/или снижение зрения. У пациентов с травмой могут наблюдаться периорбитальный экхимоз и гематома века.
Ввиду тяжести состояния и риска необратимой потери зрения визуализирующие методы обычно не рекомендуются для первичной диагностики, поскольку требуется немедленное лечение. Тем не менее, компьютерная томография может быть полезна для визуализации орбит, особенно для исключения сопутствующих повреждений при травме или когда источник кровотечения неизвестен.
Общая частота встречаемости РБК составляет менее 1%, тогда как при орбитальной травме — 3,6%. Несмотря на низкую частоту, отсутствие своевременного лечения ведет к значительной morbidity, наиболее грозным проявлением которой является необратимая потеря зрения. Чаще всего РБК возникает после лицевой травмы с переломами орбиты, операций на веках (нижняя блефаропластика, ретробульбарная анестезия) и/или ретробульбарных/перибульбарных инъекций.
Патогенез
РБК развивается вследствие разрыва любой из орбитальных артерий (например, подглазничной, передней решетчатой или задней решетчатой артерии), что вызывает повышение внутриорбитального давления и снижение перфузии зрительного нерва. Ишемия способна привести к атрофии зрительного нерва и необратимой потере зрения. Клинические проявления включают проптоз, боль в глазу, снижение остроты зрения, офтальмоплегию, периорбитальный отек, субконъюнктивальный экхимоз, симптом «вишневой косточки» в макуле, отек и бледность диска зрительного нерва, а также относительный афферентный зрачковый дефект. При несвоевременном распознавании этих признаков исход может быть катастрофическим, приводя к слепоте.
Ведение пациентов
Своевременное распознавание РБК критически важно, поскольку задержка хирургического вмешательства даже на 90–120 минут от момента появления первых симптомов может привести к перманентной потере зрения. Хотя компьютерная томография орбит является диагностическим методом выбора, лечение не должно откладываться в ожидании исследования. Тактика ведения определяется клинической картиной. При признаках нарушения зрения и напряженном глазном яблоке пациенту показана экстренная латеральная кантотомия/кантолизис. При отсутствии признаков нарушения зрения возможно консервативное ведение с тщательным наблюдением, направлением к офтальмологу и одновременным началом медикаментозной терапии.
Консервативное лечение
- Госпитализация пациента
- Положение с приподнятым головным концом
- Мониторинг остроты зрения, внутриглазного давления и относительного афферентного зрачкового дефекта каждые 15 минут в течение двух часов, затем каждые 30 минут в течение следующих четырех часов, далее ежечасно.
Медикаментозное лечение
Ацетазоламид: взрослым, перорально/внутривенно, начальная доза 250–500 мг. Поддерживающая доза — 250 мг каждые 4 часа по требованию, максимально до 1 г в сутки. Применяется для снижения внутриглазного давления. Необходимо подтвердить отсутствие аллергии на сульфаниламидные препараты. Маннитол: взрослым 1–2 г/кг (5–10 мл/кг 20% раствора) внутривенно в течение 30–60 минут. С осторожностью применяется у пациентов с заболеваниями почек/сердца или тяжелой дегидратацией. Используется для уменьшения объема стекловидного тела.
Хирургическое лечение
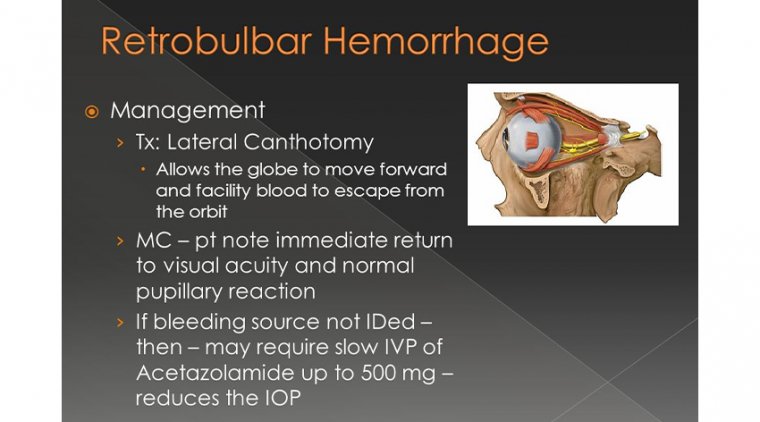
При хирургическом лечении РБК пациентам с нарушением зрения показана латеральная кантотомия/кантолизис. Латеральная кантотомия: выполняется разрез латерального угла глаза тупоконечными ножницами до костного края орбиты. Латеральный кантолизис (нижняя ножка): пинцетом оттягивают наружный край нижнего века для обнажения латерального кантального сухожилия, затем идентифицируют нижнюю ножку латерального кантального сухожилия. Тупоконечными ножницами рассекают нижнюю ножку, после чего нижнее веко становится более расслабленным. Кантолизиса обычно достаточно для декомпрессии орбиты.
Необходимое оборудование: стерильные перчатки, марля, лицевой щиток, халат и пеленки; антисептический раствор (хлоргексидин или Betadine); местный анестетик (2% лидокаин с адреналином 1:200 000) в латеральный кантус; шприц (3 мл) с малыми инъекционными иглами (27–30 G); ирригационная жидкость (физиологический раствор или вода); артериальный зажим; стерильные изогнутые ножницы или ирисные ножницы; пинцет (не менее 0,3 мм зубцы); антибиотическая мазь (хлорамфеникол). После процедуры глаз может быть оставлен для спонтанной грануляции и заживления или ушит в плановом порядке. Разрезы заживают самостоятельно с минимальным рубцеванием. Назначается мазь 1% хлорамфеникола на глаз и стерильная повязка для профилактики инфекции. Холодовые компрессы могут использоваться в течение нескольких дней после кантотомии для уменьшения боли и воспаления.
РБК — угрожающая зрению неотложная ситуация. При раннем выявлении симптомов нарушения зрения и своевременном начале лечения пациенты имеют наилучшие шансы на восстановление. Хотя частота РБК может казаться незначительной, ошибочная диагностика или неправильное ведение могут быть катастрофическими из-за риска необратимой слепоты.