По данным исследования, опубликованного в июле 2022 года, синдром сухого глаза (ССГ) чаще встречается у людей старше 50 лет. Гормональные изменения, особенно характерные для женщин, могут провоцировать развитие ССГ. К сопутствующим заболеваниям, усугубляющим симптомы сухости глаз, относятся сахарный диабет, глаукома, синдром Шегрена, системная красная волчанка и ревматоидный артрит.
Некоторые лекарственные препараты, включая антигистаминные средства (например, Claritin, Benadryl, Zyrtec, Allegra), гормональную заместительную терапию (эстроген и прогестин) и андрогенную терапию, также способствуют появлению симптомов сухого глаза.
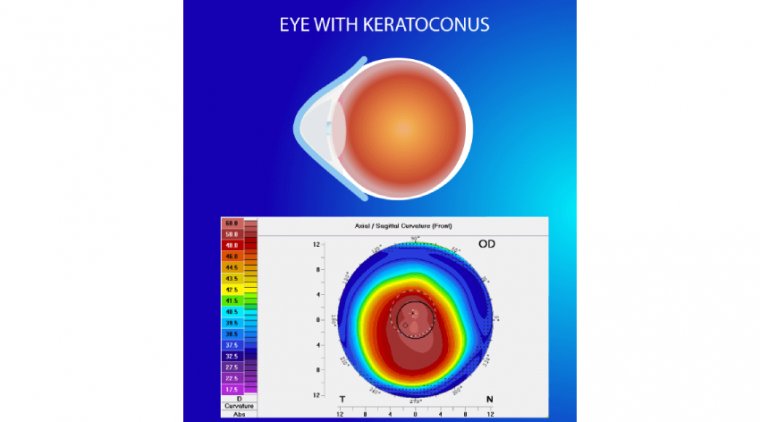
Кератоконус (КК) — это заболевание глаз, характеризующееся прогрессирующим истончением роговицы. Оно может приводить к затуманиванию зрения, диплопии, близорукости, неправильному астигматизму и светобоязни, что существенно снижает качество жизни пациента. Обычно поражаются оба глаза. В более тяжелых случаях в роговице могут наблюдаться рубцевание или образование круга.
Хотя точная причина заболевания неизвестна, предполагается, что оно возникает вследствие сочетания генетических, средовых и гормональных факторов. У пациентов, чьи родители, сибсы или дети страдают кератоконусом, риск развития эктазии роговицы в 15–67 раз выше по сравнению с лицами, не имеющими пораженных родственников. К предполагаемым факторам внешней среды относят растирание глаз и аллергию. Основной механизм развития заболевания связан с изменением формы роговицы, приобретающей коническую форму. Диагноз чаще всего устанавливается с помощью топографии — метода, измеряющего кривизну роговицы и создающего ее цветовую карту. Кератоконус вызывает характерные изменения на этих картах, что позволяет врачам поставить диагноз.
Кератоконус описывается как билатеральная, асимметричная, невоспалительная прогрессирующая дегенерация роговицы, приводящая к выраженным аномалиям рефракции, снижению остроты зрения и коническому выпячиванию роговицы. По мере развития диагностических подходов распространенность заболевания увеличилась с 1:2000 до 1:84. Современные методы диагностики включают визуализацию по Шаймпфлюгу, аберрометрию роговицы, пахиметрический анализ и эпителиальное картирование.
По мере совершенствования диагностических технологий эволюционируют и стратегии ведения пациентов. Исторически кератоконус описывался как невоспалительная дегенерация, а лечение ограничивалось жесткими газопроницаемыми контактными линзами или, в тяжелых случаях, сквозной кератопластикой. Новые методы лечения включают раннее роговичное коллагеновое сшивание (CXL), склеральные контактные линзы, трансплантацию мембраны Боумена и топографически-ориентированную фотокератопластику с CXL. Медикаментозное лечение включает управление микротравмой роговицы и воспалением.
Растирание глаз
В литературе широко сообщается о корреляции между растиранием глаз и прогрессированием кератоконуса, однако остается неясным, является ли атопия, приводящая к растиранию глаз, этиологическим фактором, или же причиной служит физическая травма от растирания. Moran сообщил, что растирание глаз описанное как трение под глазом или внутри глаза, а также растирание костяшками пальцев, основанием больших пальцев или кончиками пальцев повышает риск кератоконуса. При этом кератоконус был более значимо ассоциирован с растиранием костяшками. Najmi сообщил, что механическое растирание глаз вызывает истончение кератоцитов, и что влияние растирания на роговицу зависит от продолжительности и силы воздействия. Растирание глаз может влиять на роговицу на молекулярном уровне. Shetty сообщил, что растирание глаз повышало уровень матриксных металлопротеиназ (ММР)-13, IL-6 и TNF-α в слезе у пациентов с кератоконусом, а также у здоровых лиц. Lema сообщил, что у пациентов с кератоконусом были значительно более высокие уровни воспалительных маркеров, включая IL-6, TNF-α и ММР-9, причем уровни этих маркеров повышались по мере увеличения тяжести кератоконуса.
Микротравма от контактных линз
Ношение контактных линз и растирание глаз увеличивают частоту механической травмы роговицы. Снижение низкого уровня глазного воспаления также повысит комфорт ношения контактных линз и уменьшит осложнения, связанные с линзами. Erie сообщил об измененной морфологии и плотности кератоцитов в передней строме у пользователей контактных линз с кератоконусом. Lema сообщил, что ношение контактных линз демонстрировало повышение регуляции IL-6, TNF-α, ICAM-1 и VCAM-1 в слезной жидкости у пациентов с кератоконусом, особенно у пользователей жестких газопроницаемых линз. Авторы предположили, что прогрессирующий цикл провоспалительных цитокинов, протеолитических ферментов и их ингибиторов может быть ответственен за микросредовые изменения, обнаруживаемые при кератоконусе. Возникающий в результате дисбаланс может инициировать и поддерживать воспалительные пути в роговице, приводя к структурным аномалиям, наблюдаемым при прогрессировании заболевания.
Данные воспалительных маркеров свидетельствуют о том, что лечение синдрома сухого глаза может быть полезно для этих пациентов. Сообщалось, что пациенты с кератоконусом испытывают более выраженные симптомы сухости глаз и большую нестабильность слезной пленки. По сравнению с контрольной группой у пациентов с кератоконусом также наблюдалось значительное снижение слезопродукции и более высокие показатели по опроснику индекса заболеваний поверхности глаза (Ocular Surface Disease Index). Пациенты с любой стадией кератоконуса, включая тех, кто перенес кератопластику, требуют клинической дифференциации между аллергическим конъюнктивитом и синдромом сухого глаза. Любая коморбидная патология воспалительного характера может синергически добавляться к другим формам воспаления, связанным с кератоконусом, и усугублять его патогенетические процессы.
Иммунная привилегия
Воспаленные трансплантаты часто и быстро отторгаются. Иммунологическая привилегия относительна и кумулятивна. Кератит, возникший за годы до трансплантации, повышает риск отторжения, поскольку изменения в воспаленной роговице способствуют снижению привилегированности. Роговицы человека содержат ограниченное количество клеток костномозгового происхождения. Эти особые клетки могут инициировать иммунный ответ. Они созревают и рекрутируются в роговицу через лимбальные сосуды при воспалении. Проблематично то, что эти клетки сохраняются после разрешения острого повреждения. Чем больше клеток костномозгового происхождения присутствует в роговице реципиента, тем выше частота отторжения трансплантата. Чем сильнее воспаление, тем ниже привилегия.
В исследовании Shetty было обнаружено, что циклоспорин полезен при кератоконусе. После шестимесячного применения местного циклоспорина наблюдалось улучшение уровней ММР9, IL-6 и TNF-α. Исследователи также отметили локальное уплощение и уменьшение кривизны роговицы после лечения, измеренное с помощью топографии роговицы. Иммуномодуляторы снижают воспаление, а увеличение и стабилизация слезной пленки уменьшает эффект неправильного астигматизма. Уменьшение неправильного астигматизма улучшает аберрации высшего порядка, что субъективно может улучшить остроту зрения.
Несмотря на историческое описание кератоконуса как невоспалительного заболевания, воспаление может играть роль в его прогрессировании. Эти данные позволяют предположить, что воспалительный цикл, подобный тому, что наблюдается при синдроме сухого глаза, может играть важную роль в патогенезе кератоконуса. Хотя причинно-следственная связь может быть неопределенной, контроль растирания глаз, уменьшение воспаления и снижение микротравмы роговицы могут улучшить качество жизни пациентов с кератоконусом. Помимо мониторинга прогрессирования кератоконуса с помощью топографии роговицы, рефракции и максимально корригированной остроты зрения, может быть полезно использование инструмента скрининга синдрома сухого глаза и измерение воспалительных маркеров. Также следует рассмотреть ежедневное применение иммуномодуляторов и местных стероидов при обострениях симптомов.