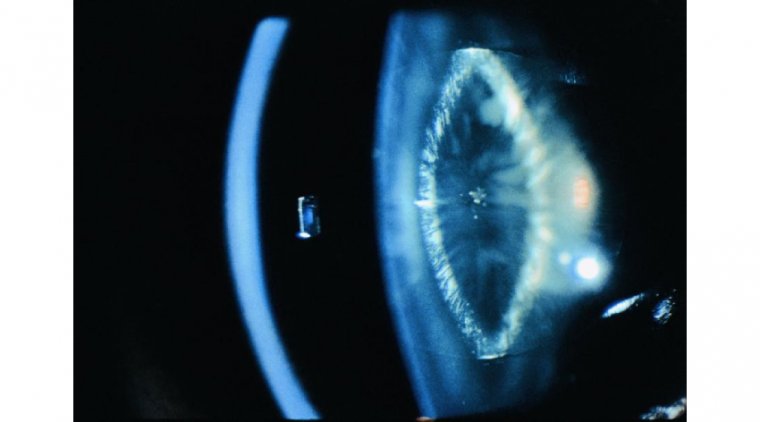
Цонулярная катаракта представляет собой разновидность катаракты, поражающую цинновы связки (zonules) — тонкие волокна, фиксирующие хрусталик в глазу. Данное состояние обычно наследуется по аутосомно-доминантному типу, то есть для развития патологии достаточно получить одну копию мутантного гена от одного из родителей. Таким образом, при наличии цонулярной катаракты у одного родителя вероятность наследования заболевания ребенком составляла 50%.
Цонулярная катаракта также могла быть приобретенной и развиваться в более позднем возрасте вследствие таких факторов, как травма, радиационное облучение или прием некоторых лекарственных препаратов. Важно отметить, что не все случаи цонулярной катаракты являлись наследственными, и возможно развитие заболевания без отягощенного семейного анамнеза.
Симптомы цонулярной катаракты
Основным симптомом цонулярной катаракты служило снижение остроты зрения. Этот процесс мог быть постепенным или внезапным, затрагивая один или оба глаза. Другие симптомы включали:
Затуманивание зрения: помутнение хрусталика вызывало нечеткость или искажение видимых объектов.
Блики и ореолы: из-за помутнения хрусталика происходило рассеивание света, что приводило к появлению бликов и ореолов вокруг источников освещения.
Светобоязнь: помутнение хрусталика делало глаз более чувствительным к свету, вызывая дискомфорт в ярко освещенных условиях.
Трудности ночного видения: помутнение хрусталика затрудняло зрение в условиях низкой освещенности, например, в ночное время.
Диплопия (двоение): в тяжелых случаях цонулярной катаракты происходил вывих хрусталика, что приводило к двоению в глазах.
Факторы риска развития цонулярной катаракты
Было выявлено несколько потенциальных причин и факторов риска развития цонулярной катаракты:
Травма: повреждение глаза, например удар по голове или травма глазного яблока, могло вызвать повреждение цинновых связок и привести к развитию цонулярной катаракты.
Генетические факторы: некоторые люди могли иметь более высокую генетическую предрасположенность к развитию цонулярной катаракты вследствие унаследованных генетических факторов.
Системные заболевания: определенные медицинские состояния, такие как сахарный диабет или синдром Марфана, повышали риск развития цонулярной катаракты.
Диагностика цонулярной катаракты
Диагностика цонулярной катаракты проводилась специалистом по уходу за зрением в ходе комплексного офтальмологического обследования. Во время осмотра оценивалась острота зрения, проверялись аномалии формы или размера глаза. Использовался щелевой микроскоп (slit lamp) для детального осмотра переднего сегмента глаза с целью выявления признаков катаракты. Дополнительно мог проводиться тонометрия для измерения внутриглазного давления с целью исключения глаукомы. При подозрении на катаракту могли быть рекомендованы визуализирующие исследования, включая ультразвуковое исследование (УЗИ), компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).
Варианты лечения цонулярной катаракты
Лечение цонулярной катаракты обычно включало хирургическое вмешательство по удалению пораженного хрусталика и его замене на искусственный. Эта операция называлась экстракцией катаракты. Во время операции выполнялся небольшой разрез, и с помощью ультразвукового устройства хрусталик фрагментировался на мелкие части, которые затем удалялись через разрез. После удаления хрусталика на его место устанавливался интраокулярная линза (IOL) — искусственный хрусталик из прозрачного материала, имитирующего функцию естественного хрусталика. Операция по удалению катаракты в целом считалась безопасной и эффективной, и большинство пациентов отмечали улучшение зрения после процедуры. Однако, как и при любом хирургическом вмешательстве, существовали риски и осложнения, включая инфекцию, кровотечение и отслойку сетчатки. В дополнение к хирургии могли быть рекомендованы очки или контактные линзы для улучшения зрения до проведения операции.